OPCAB 2010秋 その5 [OPCAB]
3. off-pump CABG vs. on-pump CABG
OPCABの登場によってCABGは人工心肺使用の有無にかかわらず施行できるようになったが,その有用性を検討するため無作為試験が多数試みられてきている.Chengらはこれら37の無作為試験3369例を対象に多変量解析を行い,OPCABとon-pump CABGについて比較検討を行った1).その結果,OPCABは周術期の心房細動,心不全,呼吸不全,輸血量を減らし,挿管時間,ICU滞在期間,入院日数などを有意に減少させた.しかし,OPCABによって生存率,脳梗塞,周術期心筋梗塞,腎不全の発症は抑制できなかった.OPCABは,周術期の合併症を減らすことができるが,中長期的にはon-pump CABGとの差を認めないと結論している.
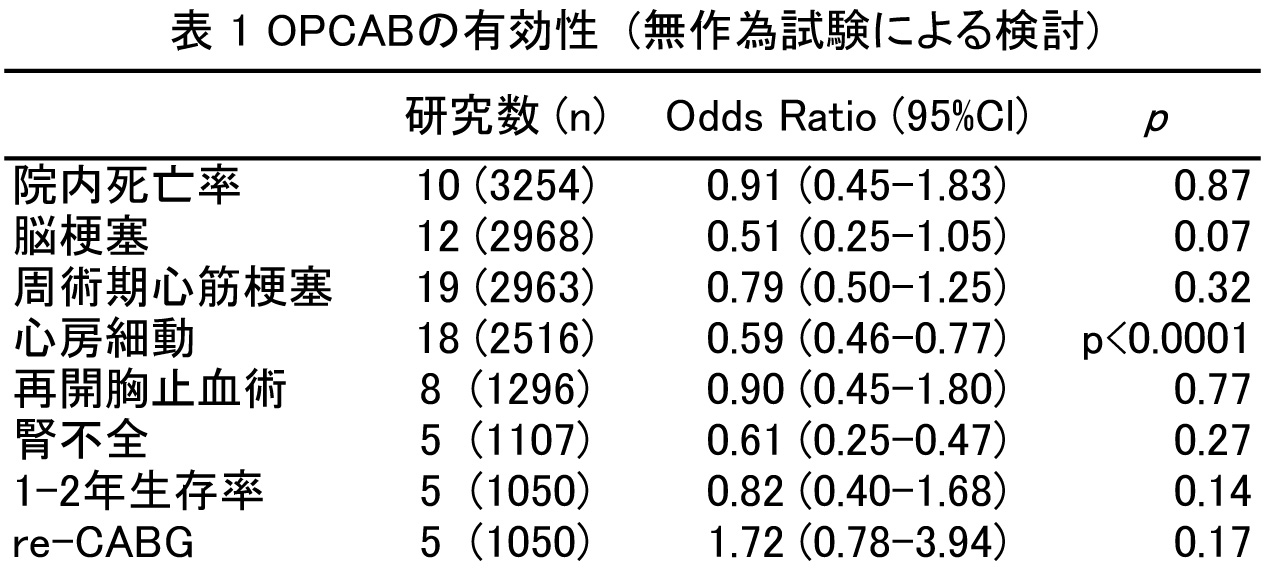
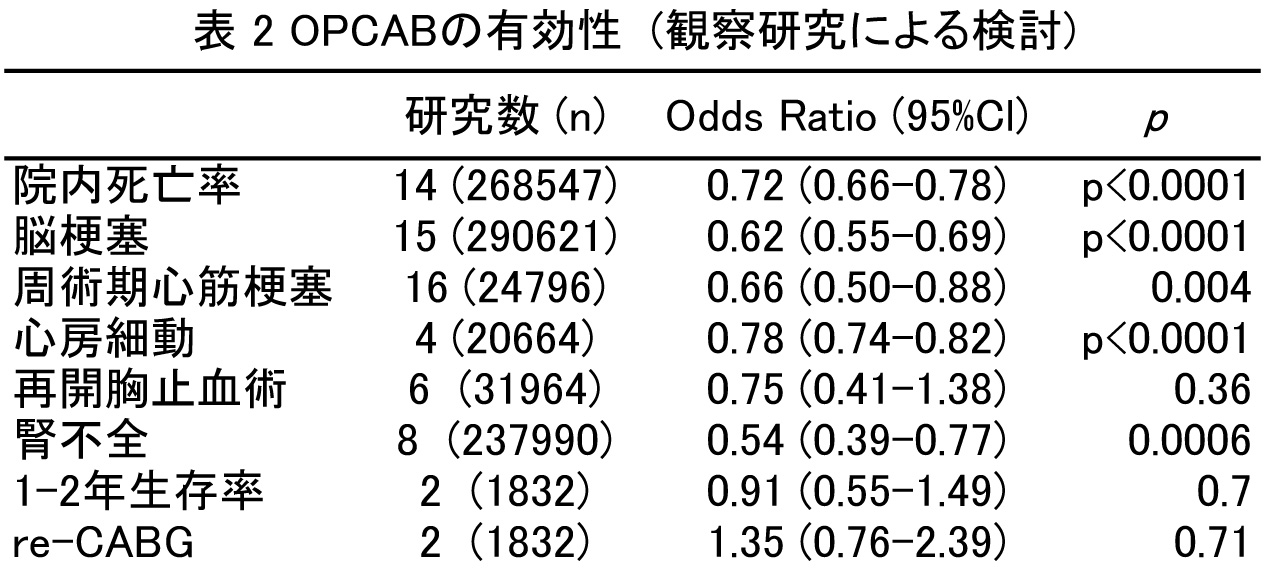
Wijeysunderaら2)も37の無作為試験3449症例,さらに22の観察研究293617症例を加えてOPCABとon-pump CABG群に分け,多変量解析を行っている.無作為試験の解析ではChengらの報告と同様,OPCABは,周術期の合併症を減らすことができるが,中長期的にはon-pump CABGとの差を認めないとの結論に達している.しかし,観察研究の解析では,OPCABは周術期の合併症を減少させるだけでなく,脳梗塞,周術期心筋梗塞,腎不全の発症も減らしている(表1,2).研究方法によって異なる結果が出たことに対して,無作為試験は対象患者がlow risk患者に偏りやすく,さらにインフォームドコンセントを取得するためにベテランの術者が手術を担当することが多いことをその理由として挙げている.一方,観察研究ではOPCABからon-pump CABGへのconversion症例がon-pump 症例として扱われ,その結果,on-pump CABG群で合併症が増えている可能性があるとしている.今後,OPCABとon-pump CABGの予後に関してさらなる検討が必要である.
おわりに
OPCAB,on-pump CABGの術式選択に関しては, low risk患者に対してはOPCAB,on-pump CABGどちらの方法を用いても同程度の成績が得られるものと期待される.今後,OPCABが有効であるとされるhigh risk患者に対する無作為試験,さらにOPCABの長期予後の検討が待たれる.
【参考文献】
1) Cheng DC et al: Anesthesiology. 2005;102:188-203
2) Wijeysundera DN et al: J Am Coll Cardiol. 2005;46:872-82
OPCABの登場によってCABGは人工心肺使用の有無にかかわらず施行できるようになったが,その有用性を検討するため無作為試験が多数試みられてきている.Chengらはこれら37の無作為試験3369例を対象に多変量解析を行い,OPCABとon-pump CABGについて比較検討を行った1).その結果,OPCABは周術期の心房細動,心不全,呼吸不全,輸血量を減らし,挿管時間,ICU滞在期間,入院日数などを有意に減少させた.しかし,OPCABによって生存率,脳梗塞,周術期心筋梗塞,腎不全の発症は抑制できなかった.OPCABは,周術期の合併症を減らすことができるが,中長期的にはon-pump CABGとの差を認めないと結論している.
Wijeysunderaら2)も37の無作為試験3449症例,さらに22の観察研究293617症例を加えてOPCABとon-pump CABG群に分け,多変量解析を行っている.無作為試験の解析ではChengらの報告と同様,OPCABは,周術期の合併症を減らすことができるが,中長期的にはon-pump CABGとの差を認めないとの結論に達している.しかし,観察研究の解析では,OPCABは周術期の合併症を減少させるだけでなく,脳梗塞,周術期心筋梗塞,腎不全の発症も減らしている(表1,2).研究方法によって異なる結果が出たことに対して,無作為試験は対象患者がlow risk患者に偏りやすく,さらにインフォームドコンセントを取得するためにベテランの術者が手術を担当することが多いことをその理由として挙げている.一方,観察研究ではOPCABからon-pump CABGへのconversion症例がon-pump 症例として扱われ,その結果,on-pump CABG群で合併症が増えている可能性があるとしている.今後,OPCABとon-pump CABGの予後に関してさらなる検討が必要である.
おわりに
OPCAB,on-pump CABGの術式選択に関しては, low risk患者に対してはOPCAB,on-pump CABGどちらの方法を用いても同程度の成績が得られるものと期待される.今後,OPCABが有効であるとされるhigh risk患者に対する無作為試験,さらにOPCABの長期予後の検討が待たれる.


【参考文献】
1) Cheng DC et al: Anesthesiology. 2005;102:188-203
2) Wijeysundera DN et al: J Am Coll Cardiol. 2005;46:872-82
OPCAB 2010秋 その4 [OPCAB]
b.他の臓器合併症に関する検討
人工心肺は脳以外の臓器に対してどのような影響をあたえるのであろうか.WeerasingheらはCABG施行2041症例をOPCAB群817症例,on-pump CABG群1224症例に分け,propensity scoreを用いて術後腎機能について比較検討を行っている1).その結果,on-pump CABG症例ではOPCAB症例と比較して術後に腎機能が悪化する危険性が術前腎機能の程度にかかわらず高いことが示された.OPCABでより腎機能が維持される理由としてOPCABにおいては平均動脈圧が維持される点を挙げている.Deweyらは血液透析導入患者に対しても術式の影響について比較検討している2).彼らは,CABG 158症例をOPCAB群59例とOn-pump CABG群99例に分け,後ろ向きに周術期危険因子,予後について比較しているが,院内死亡率,周術期合併症発症率はOPCABで有意に少ないものの,長期予後はon-pump CABG患者の方が良好であったと報告している.OPCAB群では周術期の合併症を減らすことができるが,完全血行再建まで行っていない症例が多く長期予後が悪化した可能性が高いとしている(表).以上のことから,合併症を持つ患者に対して周術期の合併症を減らすだけでなく長期予後まで改善するためには,人工心肺使用の有無だけでなく吻合部位の検討まで必要であると思われる.

【参考文献】
1) Weerasinghe A et al: Ann Thorac Surg. 2005;79:1577-83
2) Dewey TM et al: Ann Thorac Surg. 2006;81:591-8
人工心肺は脳以外の臓器に対してどのような影響をあたえるのであろうか.WeerasingheらはCABG施行2041症例をOPCAB群817症例,on-pump CABG群1224症例に分け,propensity scoreを用いて術後腎機能について比較検討を行っている1).その結果,on-pump CABG症例ではOPCAB症例と比較して術後に腎機能が悪化する危険性が術前腎機能の程度にかかわらず高いことが示された.OPCABでより腎機能が維持される理由としてOPCABにおいては平均動脈圧が維持される点を挙げている.Deweyらは血液透析導入患者に対しても術式の影響について比較検討している2).彼らは,CABG 158症例をOPCAB群59例とOn-pump CABG群99例に分け,後ろ向きに周術期危険因子,予後について比較しているが,院内死亡率,周術期合併症発症率はOPCABで有意に少ないものの,長期予後はon-pump CABG患者の方が良好であったと報告している.OPCAB群では周術期の合併症を減らすことができるが,完全血行再建まで行っていない症例が多く長期予後が悪化した可能性が高いとしている(表).以上のことから,合併症を持つ患者に対して周術期の合併症を減らすだけでなく長期予後まで改善するためには,人工心肺使用の有無だけでなく吻合部位の検討まで必要であると思われる.

【参考文献】
1) Weerasinghe A et al: Ann Thorac Surg. 2005;79:1577-83
2) Dewey TM et al: Ann Thorac Surg. 2006;81:591-8
OPCAB 2010秋 その3 [OPCAB]
2. OPCABが術後転帰に与える影響
a.脳合併症に関する検討
i) 脳塞栓症は減少するか?
OPCABは人工心肺を使用しない点で低侵襲であり,人工心肺使用に伴う様々な合併症を回避することができるとされている.特にもっとも深刻な合併症である脳合併症を回避することが期待されてきた. AscioneらはCABG施行20症例を無作為にOPCAB 10症例,on-pump CABG 10例に分け,網膜微小血管造影,経頭蓋超音波ドプラー測定,S-100 β蛋白測定を行った1).その結果,経頭蓋超音波ドプラーの感知数はon-pump CABGではOPCABの20倍(p<0.0001),S-100 β蛋白は2.4倍(p<0.0001)となった.網膜微小血管造影においてもOPCABでは変化がほとんどないのに対し,on-pump CABG症例では出血像を認めた.On-pump CABGでは大血管への操作が加わるため,血管壁から微小栓子が遊離し脳において塞栓症を引き起す.その結果,網膜微小血管障害が生じたり,神経細胞に特異的に存在するといわれるS-100 β蛋白が増加する.これらのことからOPCABは脳障害を減少させる可能性があると結論している.
ii) 高次機能障害は減少するか?
術後脳高次機能障害に関してはNeumanらがOn-pump CABGにおいて術後高次機能障害が約半数(53%)に見られ,5年後の長期的検討においても42%は持続して高次機能が低下していたと報告している2).この脳高次機能低下の最大の原因は人工心肺にあると考えられていた.それを立証するため,OPCABとon-pump CABGを対象にいくつかの脳高次機能を比較検討する試験が行われているが3-5)いずれの試験でも有意差を認めていない.これらの報告はOPCAB施行時に脳高次機能障害が減少しない理由について次のように考察している.回旋枝,右冠動脈吻合時には前負荷を保つためにTrendelenburg体位をとるが,この体位に伴う中心静脈圧の上昇を第一の原因としている.第二に,吻合部位を露出させるために心膜斜洞に牽引糸をかけるがこの脱転操作時の低血圧を挙げている.最後に吻合時,特に回旋枝吻合時の低血圧を挙げている.臨床において脳灌流圧は平均動脈圧と中心静脈圧 の差で代用される.健常成人の脳の自動調節能の下限は脳灌流圧で50mmHgである.吻合時の低血圧,Trendelenburg体位に伴う中心静脈圧上昇によって脳灌流圧が低下すると脳血流の自動調節能は失われて圧依存性となり,その結果脳灌流障害が生じる可能性がある.
iii) 脳障害に関与する他の因子の検討
このように脳高次機能に関しては,今のところOPCABが導入されたときに期待されたような成果が得られていない.脳高次機能を除く脳障害(脳梗塞,中枢神経系合併症)においてもOPCABとon-pump CABGの間に有意差を認めないとの報告も多い6-8). Lev-Ranらは人工心肺使用の有無ではなく大動脈操作が重要であると考え,OPCAB施行700症例を大動脈の遮断を行わないNo-touch群429例,大動脈の部分遮断を行ったSide-clamp群271症例の2群に分け,術後脳神経障害の有無について比較検討を行った9).この結果,Side-clamp群では術後脳神経障害が有意に増加した.OPCABでもSide-clampなどの操作が大血管に加わると術後脳神経障害の発症が増える可能性がある.大血管に操作を加えることによって人工心肺を使用しないという利点が少なくなるため,いわゆるHigh risk症例ではOPCABにおいても大血管に操作を加えないAorta no-touch techniqueが有効であると思われる.
【参考文献】
1) Ascione R et al: Circulation. 2005;112:3833-8
2) Newman MF et al: N Engl J Med. 2001;344:395-402
3) Ernest CS et al: Ann Thorac Surg. 2006;81:2105-14
4) Vedin J: Eur J Cardiothorac Surg. 2006;30:305-10
5) Jensen BO et: Circulation. 2006;113:2790-5
6) van Dijk D et al: Circulation. 2001;104:1761-6
7) Puskas JD: J Thorac Cardiovasc Surg. 2003;125:797-808
8) Angelini GDet al: Lancet. 2002;359:1194-9
9) Lev-Ran O et al: J Thorac Cardiovasc Surg. 2005;129:307-13
a.脳合併症に関する検討
i) 脳塞栓症は減少するか?
OPCABは人工心肺を使用しない点で低侵襲であり,人工心肺使用に伴う様々な合併症を回避することができるとされている.特にもっとも深刻な合併症である脳合併症を回避することが期待されてきた. AscioneらはCABG施行20症例を無作為にOPCAB 10症例,on-pump CABG 10例に分け,網膜微小血管造影,経頭蓋超音波ドプラー測定,S-100 β蛋白測定を行った1).その結果,経頭蓋超音波ドプラーの感知数はon-pump CABGではOPCABの20倍(p<0.0001),S-100 β蛋白は2.4倍(p<0.0001)となった.網膜微小血管造影においてもOPCABでは変化がほとんどないのに対し,on-pump CABG症例では出血像を認めた.On-pump CABGでは大血管への操作が加わるため,血管壁から微小栓子が遊離し脳において塞栓症を引き起す.その結果,網膜微小血管障害が生じたり,神経細胞に特異的に存在するといわれるS-100 β蛋白が増加する.これらのことからOPCABは脳障害を減少させる可能性があると結論している.
ii) 高次機能障害は減少するか?
術後脳高次機能障害に関してはNeumanらがOn-pump CABGにおいて術後高次機能障害が約半数(53%)に見られ,5年後の長期的検討においても42%は持続して高次機能が低下していたと報告している2).この脳高次機能低下の最大の原因は人工心肺にあると考えられていた.それを立証するため,OPCABとon-pump CABGを対象にいくつかの脳高次機能を比較検討する試験が行われているが3-5)いずれの試験でも有意差を認めていない.これらの報告はOPCAB施行時に脳高次機能障害が減少しない理由について次のように考察している.回旋枝,右冠動脈吻合時には前負荷を保つためにTrendelenburg体位をとるが,この体位に伴う中心静脈圧の上昇を第一の原因としている.第二に,吻合部位を露出させるために心膜斜洞に牽引糸をかけるがこの脱転操作時の低血圧を挙げている.最後に吻合時,特に回旋枝吻合時の低血圧を挙げている.臨床において脳灌流圧は平均動脈圧と中心静脈圧 の差で代用される.健常成人の脳の自動調節能の下限は脳灌流圧で50mmHgである.吻合時の低血圧,Trendelenburg体位に伴う中心静脈圧上昇によって脳灌流圧が低下すると脳血流の自動調節能は失われて圧依存性となり,その結果脳灌流障害が生じる可能性がある.
iii) 脳障害に関与する他の因子の検討
このように脳高次機能に関しては,今のところOPCABが導入されたときに期待されたような成果が得られていない.脳高次機能を除く脳障害(脳梗塞,中枢神経系合併症)においてもOPCABとon-pump CABGの間に有意差を認めないとの報告も多い6-8). Lev-Ranらは人工心肺使用の有無ではなく大動脈操作が重要であると考え,OPCAB施行700症例を大動脈の遮断を行わないNo-touch群429例,大動脈の部分遮断を行ったSide-clamp群271症例の2群に分け,術後脳神経障害の有無について比較検討を行った9).この結果,Side-clamp群では術後脳神経障害が有意に増加した.OPCABでもSide-clampなどの操作が大血管に加わると術後脳神経障害の発症が増える可能性がある.大血管に操作を加えることによって人工心肺を使用しないという利点が少なくなるため,いわゆるHigh risk症例ではOPCABにおいても大血管に操作を加えないAorta no-touch techniqueが有効であると思われる.
【参考文献】
1) Ascione R et al: Circulation. 2005;112:3833-8
2) Newman MF et al: N Engl J Med. 2001;344:395-402
3) Ernest CS et al: Ann Thorac Surg. 2006;81:2105-14
4) Vedin J: Eur J Cardiothorac Surg. 2006;30:305-10
5) Jensen BO et: Circulation. 2006;113:2790-5
6) van Dijk D et al: Circulation. 2001;104:1761-6
7) Puskas JD: J Thorac Cardiovasc Surg. 2003;125:797-808
8) Angelini GDet al: Lancet. 2002;359:1194-9
9) Lev-Ran O et al: J Thorac Cardiovasc Surg. 2005;129:307-13
OPCAB 2010秋 その2 [OPCAB]
1. OPCABの術中管理
OPCABは,その低侵襲性,または経済性により急速な広がりをみせている.それは冠動脈吻合部の視野展開を可能にするための様々な器具の開発,手術手技の向上,麻酔管理の工夫などによるところが大きい.しかし現在でもOPCAB中の不整脈,血行動態の悪化などによってOPCABからon-pump CABGへ緊急術式変更(conversion)を余儀なくされることがある.発症頻度は報告によりばらつきがあるものの近年では3-6%とされているが1,2),このような緊急術式変更を行った症例では死亡率,合併症発症率が有意に高まると報告されている.PatelらはOPCAB施行1678症例の中でconversionした50症例(2.97%)について検討を行い詳細について報告している.Conversionは循環動態の悪化,不整脈に続いて起こり,タイミングとしてはは回旋枝吻合時,次いで前下行枝吻合時に多く認めた.Conversionの結果,術後合併症発症,死亡率は有意に上昇するが,術前因子からconversionしやすい症例を予測することは困難であった.一方,apical positing deviceの使用や術者の症例数が100例を越えた時点でconversion症例の減少を認めている.Jinらはデータベースを用いてCABG施行70514例をon-pump CABG 60634例,OPCAB 7880例,conversion症例456例(5.8%) の3群に分け,術前危険因子,術後合併症,死亡率について検討を行った2).その結果,Conversion症例はOPCAB,on-pump CABGと比較して有意に予後は悪化すると報告し,さらにconversionの術前危険因子として左室肥大,Canadian Cardiovascular Society class 3/4,緊急手術などを挙げている.
このように循環動態の悪化がconversionのもっとも大きな原因であるため,麻酔科医はOPCAB中の循環動態を安定させることに精通しなければならない.循環動態が悪化する原因の一つとして僧帽弁逆流症を挙げられる.吻合の際にはスタビライザーによる心臓の圧迫,脱転等の操作が加わるが,特に左冠動脈吻合時,僧帽弁逆流症を合併する症例では逆流が悪化し,その結果,循環動態も不安定になる.僧帽弁逆流症の悪化に対してミルリノンを投与することによって吻合時の僧帽弁逆流は減少し,血行動態の安定を得る事ができると報告されている3).
【参考文献】
1) Patel NC et al: J Thorac Cardiovasc Surg. 2005;130:655-61
2) Jin R et al: Circulation. 2005;112(suppl):I332-7
3) Omae T et al: Anesth Analg. 2005;101:2-8
OPCABは,その低侵襲性,または経済性により急速な広がりをみせている.それは冠動脈吻合部の視野展開を可能にするための様々な器具の開発,手術手技の向上,麻酔管理の工夫などによるところが大きい.しかし現在でもOPCAB中の不整脈,血行動態の悪化などによってOPCABからon-pump CABGへ緊急術式変更(conversion)を余儀なくされることがある.発症頻度は報告によりばらつきがあるものの近年では3-6%とされているが1,2),このような緊急術式変更を行った症例では死亡率,合併症発症率が有意に高まると報告されている.PatelらはOPCAB施行1678症例の中でconversionした50症例(2.97%)について検討を行い詳細について報告している.Conversionは循環動態の悪化,不整脈に続いて起こり,タイミングとしてはは回旋枝吻合時,次いで前下行枝吻合時に多く認めた.Conversionの結果,術後合併症発症,死亡率は有意に上昇するが,術前因子からconversionしやすい症例を予測することは困難であった.一方,apical positing deviceの使用や術者の症例数が100例を越えた時点でconversion症例の減少を認めている.Jinらはデータベースを用いてCABG施行70514例をon-pump CABG 60634例,OPCAB 7880例,conversion症例456例(5.8%) の3群に分け,術前危険因子,術後合併症,死亡率について検討を行った2).その結果,Conversion症例はOPCAB,on-pump CABGと比較して有意に予後は悪化すると報告し,さらにconversionの術前危険因子として左室肥大,Canadian Cardiovascular Society class 3/4,緊急手術などを挙げている.
このように循環動態の悪化がconversionのもっとも大きな原因であるため,麻酔科医はOPCAB中の循環動態を安定させることに精通しなければならない.循環動態が悪化する原因の一つとして僧帽弁逆流症を挙げられる.吻合の際にはスタビライザーによる心臓の圧迫,脱転等の操作が加わるが,特に左冠動脈吻合時,僧帽弁逆流症を合併する症例では逆流が悪化し,その結果,循環動態も不安定になる.僧帽弁逆流症の悪化に対してミルリノンを投与することによって吻合時の僧帽弁逆流は減少し,血行動態の安定を得る事ができると報告されている3).
【参考文献】
1) Patel NC et al: J Thorac Cardiovasc Surg. 2005;130:655-61
2) Jin R et al: Circulation. 2005;112(suppl):I332-7
3) Omae T et al: Anesth Analg. 2005;101:2-8
OPCAB 2010秋 その1 [OPCAB]
虚血性心疾患に対する冠動脈バイパス手術(Coronary Artery Bypass Grafting以下CABG)は増加の一途をたどり,欧米だけでなく本邦においても心臓大血管手術の中でもっとも多い手術となった.心臓血管外科手術は年間5万例行われその中で冠動脈バイパス手術は40% (2万例)を占めている.術式に関しても従来の人工心肺を用いた方法(on-pump coronary artery bypass grafting以下on-pump CABG)から心拍動下冠動脈バイパス手術(off-pump coronary artery bypass (以下OPCAB)へと移行している.OPCABは当初,脳血管障害などを有する患者など従来の方法では合併症を避けられない症例にたいして施行されていたが,徐々にその適応が拡大され,現在では本邦の冠動脈バイパス手術の60%以上がOPCABとして行われている.このように現在では一般的になったOPCABであるが,予後を含め様々な報告が相次いでいる.本稿では,2010年のOPCABに焦点を当て,術中管理,術後合併症,予後に関して最近の知見を述べる.



